Chers parents,
Vous avez opté pour l’alimentation artificielle de votre enfant ou il vous est impossible d’allaiter.
A la Maternité ou en Néonatalogie, votre enfant reçoit du lait adapté à sa santé. Continuez à lui donner le même lait à la maison. Si pour des raisons quelconques vous voulez changer de lait, demandez d’abord conseil à votre médecin pédiatre. Ce dossier complète l’information qui vous a été donnée par l’équipe médico-soignante lors de votre séjour à l’hôpital. Elle contient des conseils pratiques pour vous aider et vous guider dans l’administration et la préparation des biberons.
Nous restons à votre disposition pour toute question et/ou renseignement complémentaire.
L’équipe de la Maternité - L’équipe du service National de Néonatalogie
COMMENT DONNER LE BIBERON AU BÉBÉ ?
Quand vous donnez un biberon, il est important de créer une ambiance paisible et calme pour vous et pour le bébé.
- Installez-vous confortablement pour la durée de l’alimentation au biberon. Le bébé devrait être en position semi-assise avec sa tête bien calée sur votre bras.
- Evaluez la température du lait (37°) en versant quelques gouttes de lait sur la face interne de votre avant-bras. La température doit vous sembler agréable.
- Stimulez les points cardinaux (L’instinct naturel du bébé est de tourner sa tête vers quelque chose qui touche sa joue ou son visage) pour qu’il ouvre la bouche.
- Proposez la tétine bien remplie de lait afin que le bébé n’avale pas d’air. Introduisez la tétine toujours entièrement dans sa bouche; les lèvres de l’enfant doivent être tournées vers l’extérieur.
- Si la tétine s’écrase, dévissez légèrement la bague pour laisser pénétrer un peu d’air afin qu’elle reprenne sa forme initiale.
- Faites des petites pauses durant la tétée pour que le bébé puisse faire un rot.
- Pour retirer le biberon, il suffit de l’enlever doucement mais fermement. Si le bébé ne lâche pas prise, mettez délicatement l’extrémité d’un doigt sur le coin de sa bouche pour interrompre la succion.
- Après le repas, ne le recouchez pas tout de suite pour qu’il puisse faire son rot : tenez le bien droit contre vous en lui caressant le dos de bas en haut pour faciliter l’élimination de l’air qui peut le gêner.
- Attention ne laissez jamais votre enfant boire tout seul son biberon, c’est dangereux. Il risque de faire des fausses routes et de s’étouffer.
Remarques :
- Si votre enfant a le hoquet, faites lui boire encore une gorgée ou donnez-lui la sucette.
- Un enfant nourri au biberon fait de fréquentes régurgitations (rejets d’une petite partie du lait ingéré). C’est normal et il est inutile de s’inquiéter outre mesure. Il faut savoir que plus l’enfant boit vite, plus il fera des renvois.
- Ne laissez pas plus d’une heure du lait dans un biberon à température ambiante, car le lait peut être un milieu propice à la prolifération des microbes.
- En cas de forte chaleur, vous pouvez proposer à votre bébé de plus de 3 mois un supplément d’eau adaptée aux nourrissons. En dessous de 3 mois, il est recommandé de proposer un biberon de lait.
QUEL EST LE RYTHME DES REPAS ?
Dès la naissance, votre bébé a besoin d’être nourri régulièrement. Cependant chaque bébé a son propre rythme. Il n’est pas conseillé de le réveiller pour le nourrir, ni de le laisser crier de faim parce que ce n’est pas encore l’heure présumée du repas. Tout comme l’allaitement au sein, l’alimentation au biberon se fait donc à la demande du bébé, de jour comme de nuit. Le bébé garde ainsi son réflexe naturel «faim-soif-satiété».
En ce qui concerne le nombre de biberons et la quantité de lait à préparer, référez vous aux chiffres indiqués sur la boîte de lait. Il faut savoir cependant que chaque bébé a ses propres besoins qui varient de jour en jour.
Si le bébé tourne la tête vers le côté ou recrache sa tétine, il est probablement rassasié. Ne le forcez pas à finir son biberon; il ne mange que ce dont il a besoin. Jetez le reste du lait. Si par contre il tête et avale goulûment et qu’il pleure après le biberon, il a probablement encore faim.
L’emploi de farine dans le biberon pour une plus grande sensation de satiété est à évter absolument !
QUELS BIBERONS ET TÉTINES CHOISIR ?
Les biberons sont gradués, en plastique et à usage unique pour des raisons d’hygiène. Les tétines sont en silicone, souples, transparentes et inodores. Elles doivent être adaptées à l’âge et à la capacité de l’enfant. Elles sont réglables pour un débit à 3 vitesses (débit lent, moyen et rapide) permettant de freiner ou d’accélérer la vitesse d’ingurgitation.
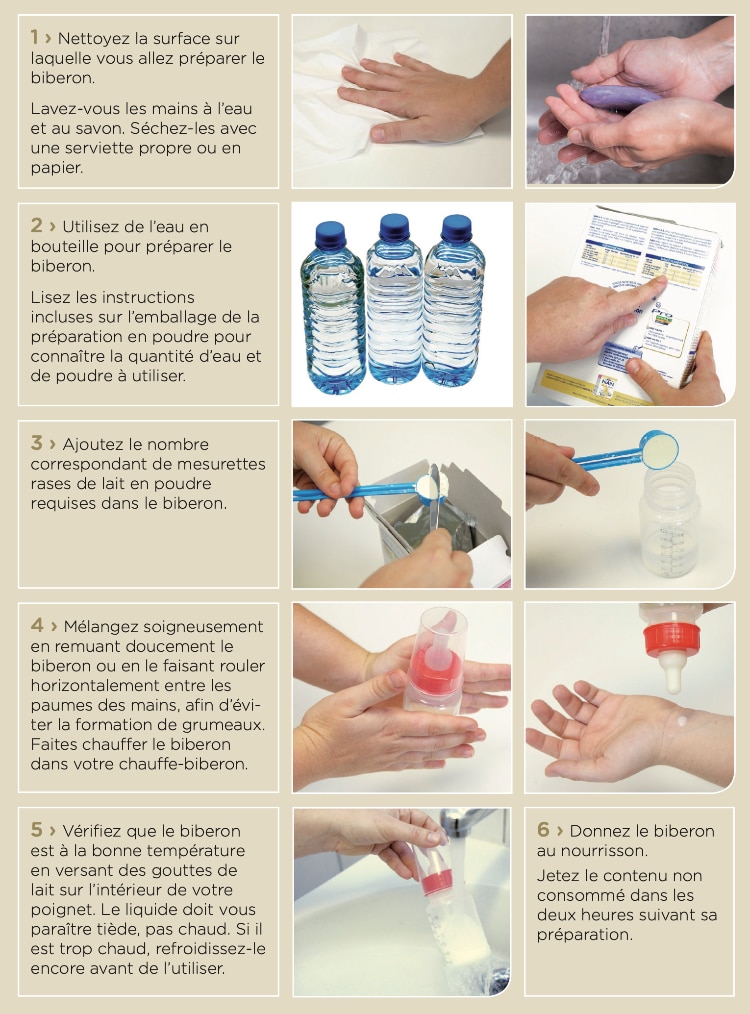
PRÉPARER UN BIBERON À LA MAISON
Selon les recommandations de l’OMS (Organisation mondiale de la Santé)
A la maison, le lait pour l’alimentation du bébé est préparé à base d’eau et de poudre de lait. Il faut savoir que les préparations en poudre pour nourrissons ne sont pas stériles. Elles peuvent contenir des bactéries susceptibles de provoquer des maladies graves chez les nourrissons. En préparant et stockant les biberons selon les recommandations notées ci-après, vous pouvez réduire le risque de maladies.
Règles générales
- Lavez-vous toujours les mains à l’eau et au savon avant de manipuler quelque chose. Séchez-les avec une serviette propre ou une serviette en papier.
- Nettoyez soigneusement tous les ustensiles pour l’alimentation du bébé avec de l’eau savonneuse chaude.
- Utilisez un goupillon spécifique pour nettoyer l’intérieur et l’extérieur des biberons et tétines afin d’en retirer tout résidu.
- Rincez soigneusement à l’eau claire tout le matériel.
- Stérilisez tous les objets dont vous aurez besoin.
- Respectez la quantité de lait conseillée.
- Jetez le lait qui reste après la tétée.
Stérilisation
La stérilisation des biberons et des accessoires déjà nettoyés est nécessaire jusqu’à l’âge de 3 mois et permet de supprimer les bactéries pouvant se développer dans les préparations en poudre. Elle se fait à l’aide d’un stérilisateur acheté dans le commerce (suivez les instructions du fabricant) ou à l’aide d’eau bouillie (stérilisation à chaud). A partir de 4 mois, vous pouvez simplement les laver dans votre lave-vaisselle à 70°C.
Méthode pour la stérilisation à chaud
- Remplissez une casserole d’eau.
- Placez les ustensiles d’alimentation et de préparation propres dans l’eau. Ils doivent être complètement immergés; vérifiez qu’il n’y a pas de bulles d’air.
- Couvrez la casserole et faites bouillir l’eau, en vérifiant que celle-ci ne s’évapore pas complètement (Temps : 10’).
- Gardez le couvercle sur la casserole jusqu’au moment de l’utilisation des biberons ou des accessoires.
- Lavez-vous les mains avant de manipuler les ustensiles stérilisés.
Attention: si vous retirez les ustensiles du stérilisateur, couvrez-les et conservez-les dans un endroit propre jusqu’au moment de les utiliser. Rassemblez complètement les biberons pour les stocker et pour garder l’intérieur propre.
STOCKAGE DES BIBERONS PRÉPARÉS
Il est recommandé de ne pas préparer de biberons à l’avance.
Par contre si vous devez le faire, vous devez les refroidir rapidement après leur préparation et les conserver au réfrigérateur. La température ne doit pas dépasser les 5°C (Ne posez pas les biberons dans la porte du réfrigérateur mais dans la partie supérieure). Jetez les biberons préparés non-consommés après 24h.
RÉCHAUFFAGE DES BIBERONS RÉFRIGÉRÉS
- Sortez le biberon au moment où vous en avez besoin. Réchauffez-le de préférence dans un chauffe-biberon.
- Le biberon doit être réchauffé en moins de 15 minutes, sinon le lait devient un milieu de culture favorable à la croissance de bactéries.
- Vérifiez la température du lait avant de donner le biberon.
- Jetez le reste du biberon non consommé dans les deux heures.
Attention ne JAMAIS chauffer un biberon au four à micro-ondes car il ne chauffe pas de façon uniforme le lait : une partie du biberon pourrait être trop chaude et brûler le bébé.
TRANSPORT DE BIBERONS PRÉPARÉS
Pour transporter des biberons préparés, ils doivent avoir été refroidis rapidement et être conservés ensuite au frais (La température maximale est de 5°C.). Ces précautions permettront de ralentir ou d’arrêter le développement de bactéries dangereuses.
Retirez les biberons du réfrigérateur au dernier moment, juste avant de partir, et placez-les dans un sac isotherme contenant des packs de glace. Dès que possible, replacez les biberons au réfrigérateur.
Attention: les biberons préparés ne doivent pas être conservés en vue d’une utilisation ultérieure. Jetez le contenu non consommé dans les deux heures.