Le 20 Janvier 2020, le CHL a accueilli pour la première fois le meeting annuel de l’étude Kidsap à laquelle participe une partie de l’équipe de diabétologie pédiatrique du CHL, à savoir les Dr Carine de Beaufort, Dr Ulrike Schierloh, Mme Muriel Fichelle et Mme Dominique Schaeffer.
Cette étude européenne rassemble en tout 7 équipes provenant du Royaume-Uni, de l'Autriche, de l'Allemagne et du Luxembourg.
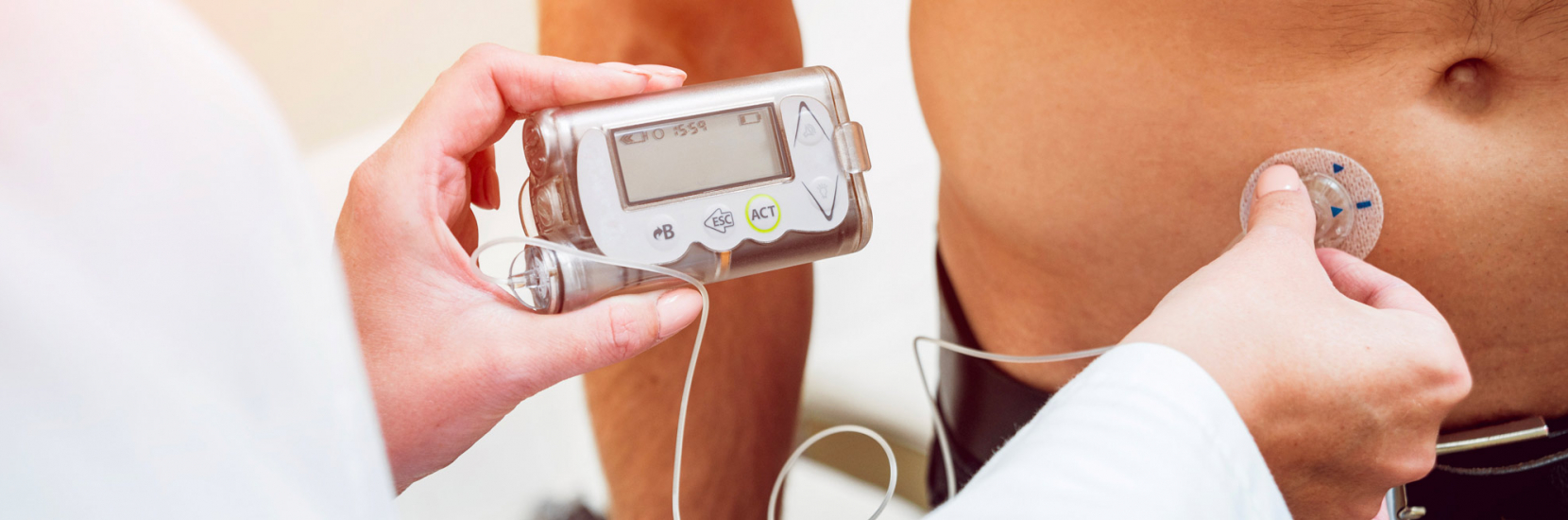
Le but de l’étude KIDSAP est d’analyser l’efficacité, la sécurité et l’acceptabilité du contrôle glycémique en boucle fermée automatisée à domicile chez les petits enfants (1à 7ans) atteints d’un diabète de type 1 ou plus simplement tester un pancréas semi-artificiel. En savoir plus cette étude.
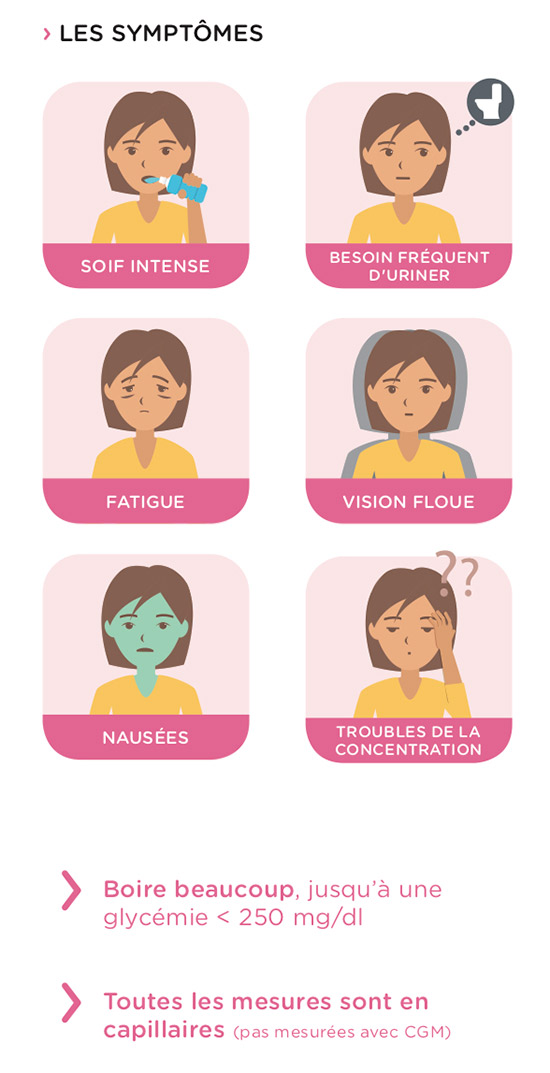
Mais qu’est-ce que le diabète de type1 ?
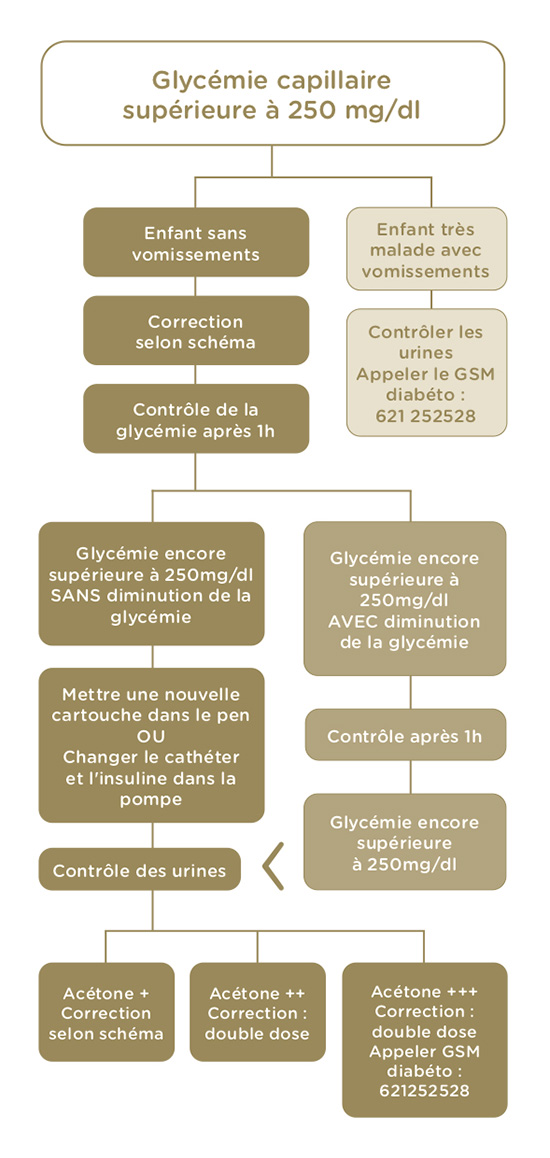
Le diabète de type1 se caractérise par un défaut de production d’insuline, hormone essentiel à l’absorption du glucose sans lequel le corps ne peut survivre. Les patients affectés par ce diabète dépendent donc d’injections quotidiennes d’insuline.
Ce meeting fut une véritable réussite grâce à la collaboration et au soutien des différents partenaires du CHL.