Le service de néonatologie du CHL est un service national qui a pour mission d’accueillir, de surveiller et de prendre en charge des nouveau-nés, prématurés ou à terme, 24h/24 et 7j/7. Ces nouveau-nés nécessitent une surveillance particulière ou ont besoin d’une assistance car il présente des difficultés d’adaptation après la naissance ou parce qu’ils sont nés prématurés.
L’unité d’hospitalisation du service a une capacité d’accueil de 16 bébés en unité intensive et compte 6 chambres parent-enfants. Ces dernières permettent à un des parents de séjourner pendant quelques jours avec son nouveau-né fragile, sous la supervision de l'équipe du service, afin de se préparer à la rentrée à domicile.
En 2019, le service de néonatologie a pris en charge 401 enfants au sein de son unité d’hospitalisation. La durée moyenne de séjour a été de 13,25 jours. Le service offre également une prise en charge en consultation, notamment dans le cadre du suivi spécialisé post-hospitalier.
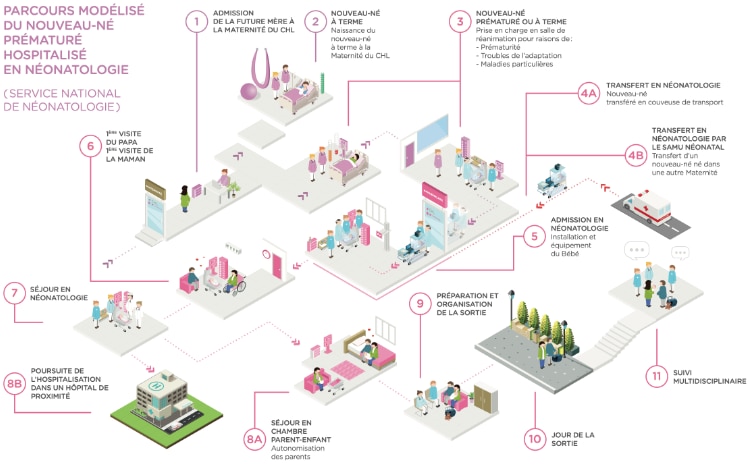
Les nouveau-nés hospitalisés sont adressés essentiellement par la Maternité du CHL se trouvant à proximité directe du service et assurant le suivi des grossesses à risque au Luxembourg, mais aussi par les autres maternités du pays.
Dès avant la naissance, une collaboration étroite avec les obstétriciens de la Maternité (diagnostic anténatal, service de grossesses à risque et médecine périnatale) permet de participer à la prise en charge de la grossesse, et d'encadrer efficacement les naissances à risque.
Le service de néonatologie assure également le service du SAMU néonatal, qui permet à l’équipe médicosoignante d’aller prendre en charge les nouveau-nés ayant besoin d’un support intensif dans les autres maternités du pays puis de les transférer au CHL.
-
CHL KannerKlinikUnité 65: Chambres mère-enfant+352 4411-3157
-
CHL KannerKlinikUnité 63: Néonatologie+352 4411-3157
Une prise en charge 24h/24h et globale
Le service de néonatologie du CHL est composée d’une équipe pluridisciplinaire afin d’assurer une prise en charge 24h/24h des nouveau-nés et de leur famille.
Le service de néonatologie est un lieu de haute technicité. Les enfants séjournent généralement dans des couveuses et les paramètres de leur cœur et de leur respiration sont surveillés en continu au moyen de divers monitorings. La plupart des bébés nécessitent une aide pour respirer le plus souvent au moyen d’un masque sur le nez connecté à une machine, ou d’une alimentation soit sur une sonde qui va directement dans l’estomac soit par voie intra-veineuse. Les enfants à terme présentant une souffrance neurologique à la naissance peuvent dans certaines conditions bénéficier d’une hypothermie contrôlée à visée neuroprotectrice.
Des examens sont régulièrement réalisés lors de leur séjour en néonatologie pour adapter leur prise en charge et prévenir les complications :
- Prises de sang
- Echocardiographie (recherche des malformations cardiaques ou évaluation fonctionnelle)
- Echographie transfontanellaire (cérébrale)
- Examen ophtalmique
- Dépistage auditif
Gestion de la douleur et de l'inconfort
Dans cet environnement particulier et afin d’assurer aux nouveau-nés un confort et un vécu respectueux de leur développement, un programme de soins de développement est instauré. L’environnement sonore et lumineux est adapté, une grande attention est portée au positionnement du prématuré, le rythme veille-sommeil est respecté si possible, tout ceci minimisent le stress et l’inconfort chez ces tout-petits. La gestion optimale de la douleur et de l’inconfort du nouveau-né est un souci constant des équipes.
Le séjour de votre enfant et le vôtre
Une hospitalisation d’un enfant est toujours source de stress et d’anxiété, c’est encore plus vrai dans un milieu de soins intensifs.
Votre présence en tant que parents est toujours bénéfique pour votre enfant et votre participation à ses soins est essentielle, autant pour vous que pour votre enfant. Nous considérons votre compétence de parents comme irremplaçable.
N’hésitez vraiment pas à venir le plus souvent possible voir votre bébé, lui parler, le toucher. Il a besoin de vous. Pour rendre votre temps de visite le plus confortable possible, nous mettons à votre disposition des fauteuils dans les chambres, un lieu de vie … puis pour le fin du séjour de votre enfant vous pourrez rester avec lui plusieurs jours au sein de l’unité parent-enfant.
Aussitôt que son état de santé le permet, vous pouvez prendre votre bébé dans vos bras, ou mieux encore, guidés par les infirmières, pratiquer le « peau à peau » (ou « méthode kangourou ») : Il s’agit pour vous, Papa ou Maman de prendre votre bébé sur votre poitrine, pour établir avec lui un contact très proche.
Un service de néonatologie pluridisciplinaire
Pour que le séjour à l’hôpital se déroule au mieux pour l’enfant comme pour ses parents et pour améliorer son devenir, la prise en charge à la KannerKlinik est multidisciplinaire. A côté de l’équipe médico-soignante du service (composée de médecins néonatologues, d’infirmiers et d’infirmiers pédiatriques), interviennent :
- des kinésithérapeutes dont les missions sont de favoriser le développement d’une motricité harmonieuse et corriger des possibles anomalies de tonus ;
- des infirmières spécialisées en lactation pour aider les mamans, le souhaitant, à allaiter, des infirmières spécialisées en soins de développement, massage et portage afin d’améliorer le confort de l’enfant et le lien parent-enfant, d’un infirmier logisticien pour gérer le matériel et la pharmacie de ce service hautement technique et de deux auxiliaires en charge de l’entretien des équipements et matériaux ;
- d’une psychologue qui soutient les parents et aide à la mise en place du lien d’attachement entre les parents et leur bébé ;
- de plusieurs assistantes sociales qui aide à faciliter la vie des parents pendant et après le séjour (aide à l’obtention tardive d’un congé parental, aides financières ...).
Par ailleurs, une collaboration étroite avec les pédiatres spécialisés (néphrologie, endocrinologie, hématologie,…), avec les chirurgiens, anesthésistes et radiologues pédiatriques, avec les biologistes du laboratoire, avec les ORL et ophtalmologues… permet de diagnostiquer et de soigner au mieux nos patients.
Quand cela est nécessaire le service prend contact avec des centres universitaires à l’étranger (hôpital Saint-Luc à Bruxelles, Hôpital Necker à paris, … ) pour des avis spécialisés et y transfère les enfants quand cela est nécessaire.
Pour la plupart, les patients sont adressés au service avant même la naissance, la future mère étant transférée au CHL en cas de risque d’accouchement prématuré ou de pathologie fœtale. Si cela est possible, les futurs parents sont rencontrés par un pédiatre avant la naissance pour leur expliquer la prématurité, ses risques et sa prise en charge. À cette occasion, leur est remise la brochure d’information créée par le service sur les risques de la prématurité. Ils peuvent également rencontrer la cheffe de service infirmière et la psychologue s’ils souhaitent une visite du service.
La durée normale d’une grossesse est de 37 à 40 semaines d’aménorrhée (SA). Un enfant est considéré prématuré s’il naît avant 37 semaines d’aménorrhée (SA). L’extrême prématurité correspond à une naissance avant 32 SA. Les risques de la prématurité sont nombreux et d’autant plus sévères et fréquents que la prématurité est importante.
Les défis de la prise en charge de l'extrême prématurité :
À court terme, les extrêmes prématurés ont besoin d’une aide respiratoire le plus souvent non-invasive, mais parfois une ventilation invasive prolongée est nécessaire ; certains enfants ont besoin d’une oxygénothérapie pendant de longs mois. Une alimentation parentérale (par les veines) sur un cathéter central est nécessaire les premiers jours, relayée par une alimentation entérale (par une sonde gastrique) prolongée. Ces bébés présentent un risque d’infection élevé, les infections ayant souvent un impact respiratoire. Les transfusions sanguines sont parfois nécessaires
À long terme, le taux de survie des prématurés nés aux alentours de 24 SA est d’environ 60 %. Certains extrêmes prématurés présenteront sur le long terme des séquelles neurologiques (troubles cognitifs, moteurs..), neuro-sensorielles, ou respiratoires ... Aux termes les plus précoces ces séquelles peuvent concerner près de 50 % des enfants.
En règle générale, les enfants nés grands-prématurés bénéficient d’un programme de suivi multidisciplinaire (pédiatre néonatologue, neuropédiatre, kinésithérapeute, psychologue…) depuis la naissance jusqu’à l’âge scolaire.
- Depuis 2016, le service de néonatologie intensive du CHL a élargi ses indications de prise en charge des extrêmes prématurés jusqu’aux nouveau-nés de 24SA.
- En 2019, le service de néonatologie a pris en charge 22 enfants nés entre 24 et 27 SA, leur poids allant de 440 gr à 1140 gr, avec une durée moyenne de séjour de 78 jours et 46 enfants nés entre 28 et 31 SA, avec une durée moyenne de séjour de 45,27 jours.
Vous pouvez contacter le secrétariat du service de néonatologie au 44 11 31 47, le service de consultation au 44 11 22 47 , l’unité d’hospitalisation au 4411-3157.
Le service est situé au 1er étage de la clinique pédiatrique , 2 Rue Ernest Barblé à Luxembourg.
Les visites sont limitées au sein su service de néonatologie, afin de protéger les nouveau-nés des risques infectieux et de les maintenir dans un milieu calme. Les parents ont toujours la possibilité de venir voir leur enfant, pour les autres visiteurs potentiels merci de vous renseigner auprès de l’équipe pour connaitre les règles en vigueur.







